
Dysfonction sinusale
Le nœud sinusal
Le nœud sinusal, appelé également nœud de Keith et Flack, est situé à l’extrémité supérieure de la Crista Terminalis au sein de l’oreillette droite. Structure étendue en forme de virgule inversée, il est situé en profondeur dans la paroi myocardique notamment pour les segments moyen et inférieur. Il est vascularisé par l’artère du noeud sinusale qui nait dans 2/3 des cas de la coronaire droite et dans 1/3 des cas du réseau gauche (circonflexe principalement).
Il est innervé par le système parasympathique via le nerf vague et le système sympathique via les ganglions stellaires.
L’automaticité est la plus élevée au sein du nœud sinusal supérieur mais existe également dans les segments moyen et inférieur pouvant se traduire par une modification de l’onde P (migration du pace-maker).
L’enregistrement endocavitaire de l’activité du nœud sinusal est difficile en pratique :
- filtres spéciaux
- dépolarisation diastolique
- puis potentiel d’action à dépolarisation et repolarisation lentes
- suivi de l’onde A atriale qui masque la fin de l’activité du NS
La dysfonction sinusale est secondaire à :
- un déficit d’automatisme
- un bloc de conduction sino-atrial
- les deux associés
Arythmies sinusales sans dysfonction
Les arythmies sinusales sans dysfonction regroupent :
- l’arythmie respiratoire
- la tachycardie sinusale inappropriée
- la bradycardie sinusale bénigne
L’arythmie respiratoire
L’arythmie respiratoire n’est pas secondaire à une dysfonction du NS :
- fréquente chez l’enfant
- accélération du rythme sinusal à l’inspiration
- ralentissement du rythme sinusal à l’expiration
Elle est favorisée par :
- l’imprégnation en digitalique
- l’apnée du sommeil
Bradycardie sinusale bénigne
Asymptomatique, elle est fréquente chez le sujet âgé ou sportif. Une fréquence très lente (< 40/mn) peut favoriser l’émergence d’un rythme jonctionnel. On parle de dissociation iso-rythmique (P<QRS).
Arythmies avec dysfonction sinusale
Les arythmies avec dysfonction sinusale regroupent :
- la bradycardie sinusale
- la pause sinusale
- les blocs sino-atriaux
- le syndrome brady-tachycardie
- l’insuffisance chronotrope
- la paralysie atriale
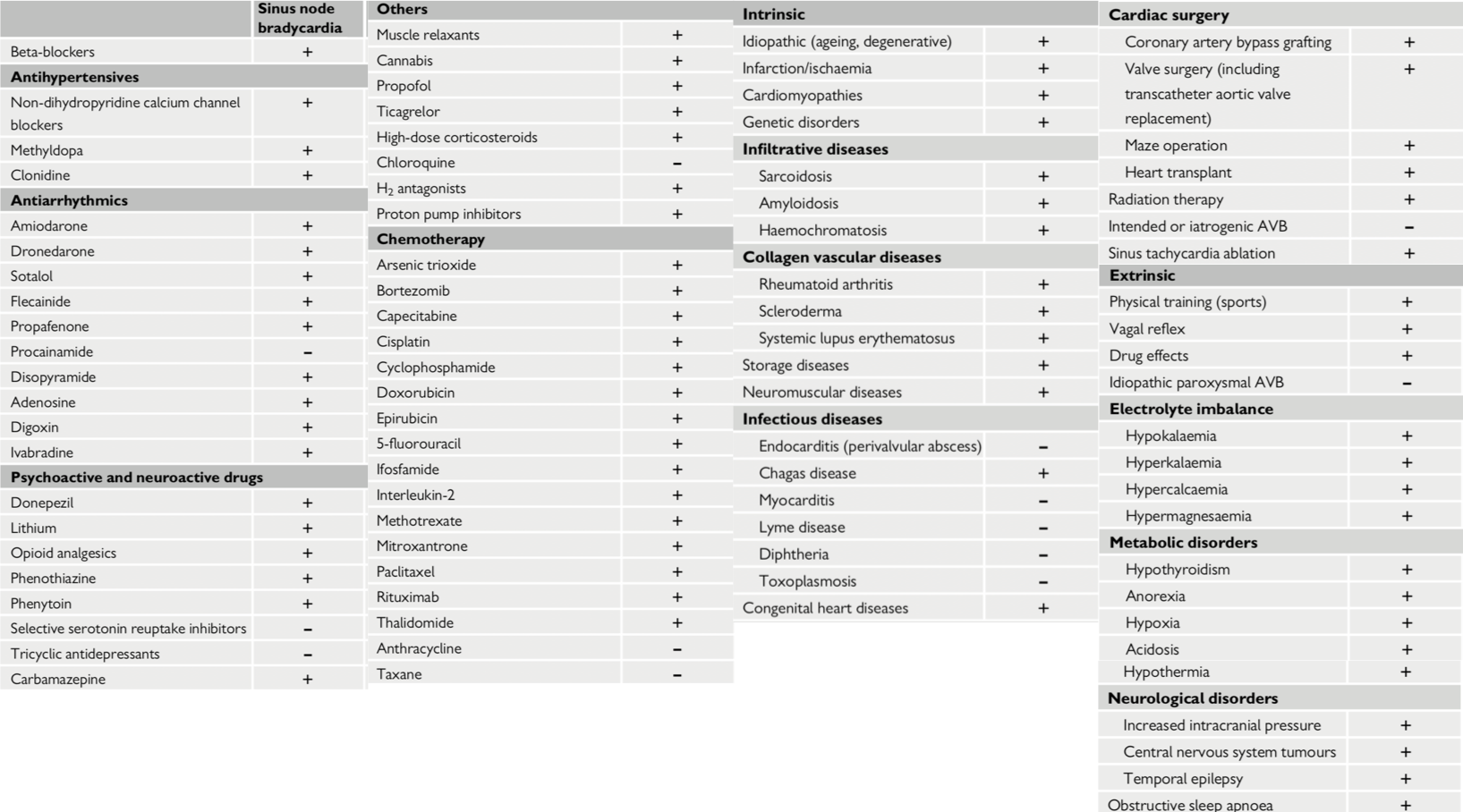
Elles peuvent être secondaire à :
- une fibrose du NS
- iatrogène (béta-bloqueur, inhibiteur calcique bradycardisant, digoxine, anti-arythmique)
- des pathologies infiltratives (amylose, sarcoïdose, sclérodermie, hémochromatose, péricardite)
- une ischémie (artère du NS)
- génétique (SCN5A, HCN4)
- divers (hypothyroïdie, hypothermie, hypoxie)
Elles sont marquées par l’apparition de symptômes :
- syncope
- lipothymie
- palpitation
- dyspnée
- asthénie
- intolérance à l’effortLa bradycardie sinusale
Fréquence cardiaque < 50/mn
Symptomatique
Temps de récupération sinusale corrigée prolongée à l'exploration
La pause sinusale
Maladie de l’automaticité du NS.
- ECG : intervalle PP supérieur à 3 secondes, sans être un multiple de l’intervalle PP normalLes blocs sino-atriaux
Allongement et/ou bloc de la conduction au sein du tissu péri-nodal (entre le NS et le tissu atrial)
BSA I : allongement fixe de la conduction sans bloc
- ECG : non visible
BSA II Mobitz 1 : allongement progressif de la conduction suivi d’un bloc
- ECG : raccourcissement de l’intervalle PP jusqu’à la pause qui est < 2 x intervalle PP normal
-> tracé ECG
BSA II Mobitz 2 : bloc de conduction inopiné, non précédé d’un allongement de la conduction
- ECG : intervalle PP constant suivi d’une pause qui est un multiple de l’intervalle PP normal
-> tracé ECG
BSA III : bloc permanent
- ECG : absence d’onde P (non différenciable d’un arrêt sinusal)Le syndrome brady-tachycardie (maladie rythmique de l’oreillette)
Le syndrome brady-tachycardie est caractérisé par des épisodes anarchiques et aléatoires :
- rythme sinusal
- BSA
- tachycardie atriale (FA, flutter, TAF)
Diagnostics différentiels (relation entre bradycardie et tachycardie)
- arythmie atriale vagale (bradycardies vagales suivies de tachycardies supraventriculaires)
- pause post-tachycardie (tachycardies supraventriculaires suivies de bradycardies post-réduction)
L’insuffisance chronotrope
Absence d’accélération ou accélération insuffisante du rythme cardiaque à l’effort. Lors d’un test d’effort, la fréquence ne dépasse pas 75% de la FMT en l’absence de traitement bradycardisant.
Indication d’un stimulateur cardiaque dans la dysfonction sinusale
Symptômes clairement attribués à une dysfonction sinusale (I)
Symptômes suspectés d’être attribués à une dysfonction sinusale (IIb)
Syndrome brady-tachycardie traité médicalement (en l'absence d'ablation) (I)
Insuffisance chronotrope et symptômes à l'effort (IIa)
Histoire de syncopes récurrentes chez un patient > 40 ans (I) :
- pause sinusale symptomatique > 3 secondes
- pause sinusale asymptomatique > 6 secondes
- syndrome d'hypersensibilité sino-carotidienne
- syncope asystolique durant un tilt test
Pas d’indication d’un stimulateur cardiaque si dysfonction sinusale asymptomatique ou réversible (III)
